丂敪徢弶婜偵偍偄偰偼丄LIC倱偼崪悜撪偵懚嵼偡傞懡悢偺惓忢憿寣姴/慜嬱嵶朎乮hematopoietic stem/progenitor cells; HSPCs)偲偺憡屳嶌梡偺傕偲偱丄崪悜撪偵偍偄偰彊乆偵憹怋偡傞偲峫偊傜傟偰偄傞丅
丂廬棃偺CML偺儅僂僗儌僨儖偲偟偰偼丄曻幩慄傪抳巰儗儀儖徠幩偟丄崪悜撪偺HSPCs傪屚妷偝偣偨儅僂僗偵丄BCR-ABL敪尰LIC倱傪惷柆撪搳梌偟偰丄CML傪敪徢偝偣偰偄傞丅偟偐偟側偑傜丄偙偺儌僨儖偲偼堎側傝丄彮悢偺LIC倱偑懡悢偺HSPC偺嫟懚壓偱丄彊乆偵憹怋偡傞偲偄偆丄CML偺弶婜夁掱傪斀塮偡傞儌僨儖偲偟偰丄BCT-ABL堚揱巕摫擖偟偰摼傜傟偨LIC倱傪丄曻幩慄旕徠幩偺僰乕僪儅僂僗偺崪悜撪偵捈愙愙庬偡傞偙偲偱敪徢偝偣傞CML儌僨儖傪丄変乆偼弶傔偰妋棫偟偨丅
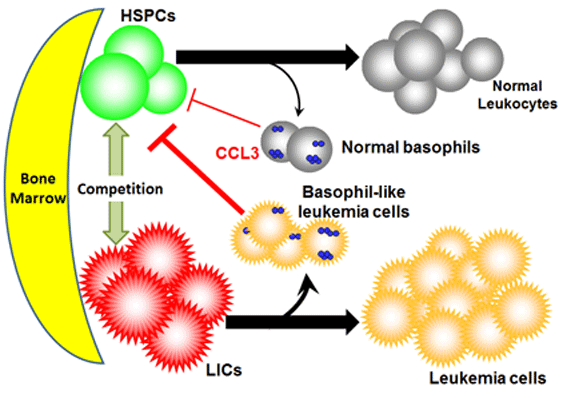
丂偙偺儌僨儖偺夝愅傪捠偟偰丄CML偺敪徢夁掱偵偍偄偰丄敀寣昦嵶朎偑働儌僇僀儞CCL3傪嶻惗偡傞偙偲傪擣傔偨丅偟偐傕丄嶻惗偝傟偨CCL3偑崪悜撪偺HSPCs偵嶌梡偟丄HSPCs傪崪悜奜傊偲棳弌偝偣傞偙偲傪捠偟偰丄敀寣昦嵶朎偑憹怋偡傞偨傔偵昁梫側僗儁乕僗傪妋曐偟丄偦偺寢壥CML偑敪徢偡傞偙偲傪柧傜偐偲側偭偨乮Baba et al., 2013)丅
丂偦偺屻偺夝愅偐傜丄惓忢崪悜偵偍偄偰傕岲墫婎媴偑峆忢揑偵CCL3傪嶻惗偟偰偄偰丄崪悜堏怉帪側偳偺僗僩儗僗壓偱偺惓忢HSPC倱偺憹怋偺夁忚側憹怋傪梷惂偟偰偄傞偙偲傪柧傜偐偵偟偨丅
丂儅僂僗CML儌僨儖丒僸僩CML姵幰偺崪悜撪偵偍偄偰傕丄憹壛偡傞偙偲偑抦傜傟偰偄偨岲墫婎媴條嵶朎偑CCL3傪夁忚偵嶻惗偟偰偄傞偙偲偑柧傜偐偵側偭偨丅儅僂僗CML儌僨儖偺敪徢夁掱偱丄岲墫婎媴傪彍嫀偡傞偲丄CCL3偑寚擛偟偰偄傞応崌偲摨條偵丄CML偺敪徢偑梷惂偝傟偨丅埲忋偺寢壥偐傜丄岲墫婎媴條敀寣昦嵶朎偑嶻惗偡傞CCL3偑丄崪悜撪僯僢僠傪弰偭偰CML偺LICs偲嫞崌忬懺偵偁傞HSPC倱偺憹怋傪梷惂偡傞偙偲偱丄CML偺敀寣昦姴嵶朎偺憹怋偵桳棙側娐嫬傪嶌偭偰偄傞偲峫偊傜傟偨乮壓恾乯丂乮Baba et al., 2016)丅偟偨偑偭偰丄岲墫婎媴傗CCL3偼丄CML帯椕偺偆偊偱偺怴偨側昗揑偲側傞壜擻惈偑帵嵈偝傟偨丅
偙偺儁乕僕偺僩僢僾